眼科専門医取得後の進路
白内障の手術は我が国では1年間に約150万件以上行われており文献1)、人口の高齢化とともに手術件数は年々増加しています。糖尿病網膜症、加齢黄斑変性など、失明につながる疾患も絶対数が増加する一方で眼科医療の進歩で、昔はあきらめるしかなかった病状でも手術やレーザー治療が可能になりました。さらに、昔は眼鏡かコンタクトレンズしかなかった屈折矯正も、いまではLASIKも選択肢になっています。眼科医は年々増えてはいますが、眼科医への需要はそれ以上に増加しており、眼科医は不足しています。医師臨床研修制度が始まった後、全国の大学で眼科の入局者が減少し、地方の基幹病院から眼科の常勤医がいなくなる事態が全国各地で起こっています。眼科医に対する需要は非常に高いため、大学病院や一般市中病院の勤務医として働くことも、開業して自分の診療所で診療を行うことも可能です。
文献1)眼内レンズ出荷推移 日本眼科医療機器協会 年次報告
人口10万対眼科専門医数(令和2年(2020年)12月25日現在)
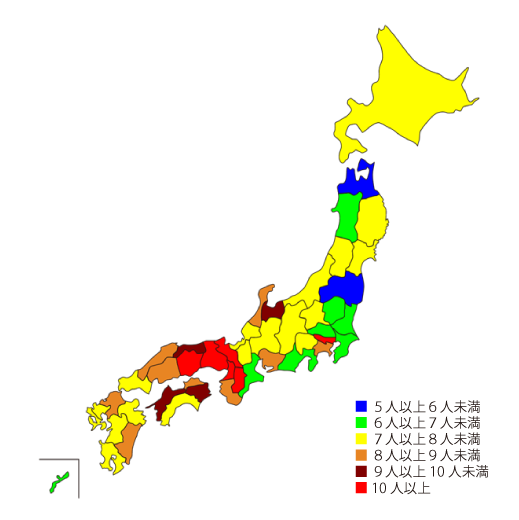
※眼科専門医数:公益財団法人日本眼科学会へ届出ている勤務先(令和2年12月25日現在、令和2年専門医試験合格者を含む)をもとに調査。
※都道府県別人口:総務省統計局平成27年国勢調査人口等基本集計(平成27年10月1日現在)。