白内障の手術
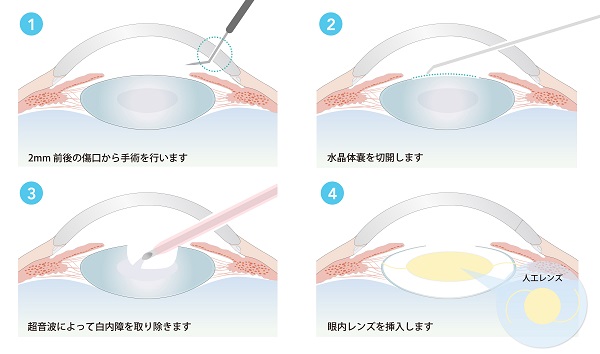
進行した白内障に対して、混濁した水晶体を手術で取り除き、眼内レンズを挿入する手術を行うのが一般的です。手術は基本的に局所麻酔で行います。最近の手術では2 mm前後の切開創から超音波を発生する吸引器具を眼の中に挿入し、眼の中に水を灌流しながら混濁した水晶体の中身を吸引し、残した水晶体の薄い膜(水晶体嚢)の中に眼内レンズを挿入する方法で行われています。ただし非常に進行した白内障やもともと水晶体嚢を支える組織が弱い眼では、最初から、または術中に別の手術方法が選択されることもあります。白内障の手術は高度な医療技術と手術に携わる医療関係者の努力によって年々進歩してきました。手術時間が短いことが良い手術とか、切開が小さく簡単な手術といった間違った認識がありますが、手術時間は白内障の程度や病状によって異なり、また、手術の合併症によって重篤な視力障害が生じる場合もありますので、眼科医とよく相談して決める必要があります。
眼内レンズについて
水晶体は目のピント調節を行う役目をしていますが、白内障手術の際にはこれを取り除きます。眼内レンズは水晶体の代わりに目の中に入れる人工の水晶体です。眼内レンズにはさまざまなタイプのものがあります。ほとんどが小さな切開から挿入できる生体適合性の高い柔らかい素材(アクリル樹脂、シリコンなど)が使われています。眼内レンズは水晶体と違ってすべての距離にピントをあわせることはできません。現在最も多く使用されているのは、単焦点眼内レンズですが、より広い範囲にピントがあう多焦点レンズもあります。
多焦点眼内レンズは選定医療(療養全体にかかる費用のうち、基礎部分は保険で給付され、特別料金部分については全額自己負担になる)または全額自己負担となっており、各施設において診療費が異なります。また、単焦点・多焦点のいずれの眼内レンズにも、乱視を同時に矯正する効果をもつ眼内レンズ(トーリック眼内レンズ)もあります。どの眼内レンズを使うかは、患者さんの眼の状態やライフスタイルに応じて使い分けられています。最新の眼内レンズや費用が高額となる眼内レンズが優れているというわけではなく、また、すべての患者さんに向いているというわけではありませんので、担当医とよく相談して眼内レンズを選択することが重要です。
小児に対しても眼内レンズの適応が認められており、眼内レンズの挿入が行われています。手術の時期や眼内レンズの適応に関しては、小児白内障の手術経験のある眼科専門医に相談してください。

手術後の見え方と注意点
手術後、青みがかって見える感覚を自覚される場合があります。この現象は特に問題はなく、多くは経過とともに慣れて感じなくなります。また、若年の患者さんの場合は少し黄色がかって見えることがあります。この現象も経過とともに慣れてきます。
多焦点眼内レンズは単焦点眼内レンズと比較して眼鏡の必要性が減少します。すなわち遠方の視力を保ったまま、中間から近方を眼鏡なしで見ることができ、これが多焦点眼内レンズの最大のメリットです。一方、術後のコントラスト感度(くっきり見えるかどうか)が単焦点眼内レンズよりも悪かったり、ハローやグレア(光源のまわりに光の輪が見えたり、夜間に光がにじんだりする症状)がでることもあり、一般に単焦点眼内レンズよりも見え方の質が低下します。また、術後の見え方に慣れるまでに単焦点眼内レンズよりも時間がかかることがあります。多焦点眼内レンズを希望される際は、手術のメリットやデメリットについて術前に眼科専門医とよく相談する必要があります。
術後管理の注意点としては、術後、一定期間は医師が処方した点眼液をささなければなりません。手術してから医師の許可が下りるまでは自身での洗顔や洗髪は控えて清拭のみとし、汚い手で目を擦らないようにし、清潔管理に注意する必要があります。通常の日常生活はすぐに再開できますが、処方された点眼液を怠らないことはとても大切です。
白内障は再発することはありませんが、長期的には、後発白内障(眼内レンズが入っている袋が濁る)や、他の病気で視力が低下してくることもありますので、異常を感じたときには眼科医を受診してください。
検索トップへ戻る