緑内障とは
緑内障は、「視神経と視野に特徴的変化を有し、通常、眼圧を十分に下降させることにより視神経障害を改善もしくは抑制しうる眼の機能的構造的異常を特徴とする疾患である」(日本緑内障学会緑内障診療ガイドライン)と定義されます。つまり緑内障は、視神経の形(乳頭形状)と機能(視野)の特徴的な変化から診断されます。緑内障では、眼圧を下げることが治療になります。
緑内障の疫学
2000年から2001年にかけて岐阜県多治見市で行われた大規模な研究の結果では、緑内障の有病率は40歳以上の男女で約5 %でした。40歳以上の成人では20人に1人が緑内障であるということになります。また、多くの緑内障患者の眼圧が正常範囲内であることもわかっています。
眼圧とは
眼圧とはなんでしょうか? 眼球の中は、房水(図1)と呼ばれる水で満たされています。満たされた房水の量によって眼球の内圧が定まりますが、この眼球の内圧を眼圧といいます。房水は水晶体や角膜に栄養を与え、眼球の形を保つ役割をしています。いわゆる白眼(しろめ)と黒眼(くろめ)〔角膜〕の裏側あたりにある眼内の毛様体という組織で房水は産生され、眼内に栄養を与えて、前房に移動し、隅角(線維柱帯、シュレム管)を通って静脈に入り流れ出ていきます。眼圧は通常10 mmHgから20 mmHgが正常範囲内と考えられています。
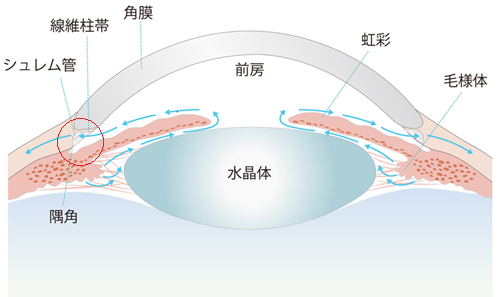
図1.房水の産生と排出
眼内での房水の動きを示している。房水は毛様体で産生され、水晶体や角膜に栄養を与えたのちに、線維柱帯を通ってシュレム管に入り、静脈から体に戻っていく。
緑内障の症状
緑内障は視神経の病気ですが、実際には網膜神経節細胞という、網膜の最も内側にある細胞が死んでいく病気です。網膜神経節細胞は網膜が感じた光の情報を脳まで届ける役割をしています。網膜神経節細胞から、軸索と呼ばれる電線のような構造が脳までつながって情報を運びます。眼圧が上昇すると、網膜神経節細胞や軸索が障害されて、機能が低下したり死んでしまったりし、脳に視覚情報を伝えることができなくなり、視野が欠けたり、視力が下がったりします。緑内障は視野が欠ける病気とされていますが、視力に関する神経が障害された場合は、視力が低下します。ただし、緑内障の視野欠損は初期にはほとんど自覚がない場合が多く、治療が遅れることがあります。多くの網膜神経節細胞が障害されると、一部の患者では失明にいたります。緑内障は日本人の後天失明原因の第1位となっています。また急性緑内障発作と呼ばれる病態では、眼圧が正常値の倍以上に急に上昇し、眼痛、視力低下、嘔気、嘔吐などが生じます。適切な加療をしても著しい視機能障害を来す場合があります。
緑内障の病型
緑内障の病型は大きく分けて2つあります。開放隅角緑内障(図2)と閉塞隅角緑内障(図3)です。隅角とは、虹彩の付け根にある房水が眼の外に排出される部位(図1)です。隅角には「シュレム管」という管状の構造があり、その上に蓋をするように「線維柱帯」という網目状の組織があります。毛様体でつくられた房水は、角膜と水晶体に栄養を運び、老廃物を受け取り、隅角へと流れ、線維柱帯を通り抜け、シュレム管へと流れていきます。線維柱帯は、房水と呼ばれる目の内部の液体が排出されるための通路です。
まず、開放隅角は線維柱帯と虹彩の距離が離れている状態です。開放隅角で眼圧が高い場合は線維柱帯が目詰まりを起こすなどして、房水が眼の外に排出されにくくなっている可能性があります。
閉塞隅角とは、虹彩と線維柱帯が接触して隅角がふさがっている(閉塞している)状態です。房水を線維柱帯から排出できないので、眼圧が上昇します。閉塞隅角になりそうな状態を狭隅角といいます。狭隅角(図4)は虹彩と線維柱帯の距離が近い状態で、何かの拍子に隅角が閉塞する可能性があります。
緑内障と診断された方はご自身が閉塞隅角、狭隅角か開放隅角かは主治医に確認されることをお勧めします。閉塞隅角緑内障の方は、使用できない薬があります(内服薬や注射など)。
そのほかに原発緑内障と続発緑内障という分類があります。原発緑内障は眼圧上昇の原因をほかに求めることのできない緑内障、続発緑内障は他の眼疾患、全身疾患、薬物などにより眼圧上昇が生じている緑内障です。そのほか隅角の発育異常から生じる小児の緑内障もあります。

図2.開放隅角緑内障
隅角は開放しているが、線維柱帯を房水が通りにくくなっており、眼圧が上昇する。見た目では正常な線維柱帯と区別をすることはできない。

図3.閉塞隅角緑内障
隅角が閉塞している。つまり、虹彩が線維柱帯と物理的に接触している状態である。房水の出口が虹彩で覆われて房水が出ていかず、房水が溜まるために眼圧が上昇する。

図4.狭隅角
隅角が狭くなっている。虹彩と線維柱帯の距離が近い状態である。房水は線維柱帯まで届くので眼圧は高くない場合もあるが、閉塞隅角になってしまいやすい状態である。
緑内障の検査
緑内障と診断するためには、視力検査、眼圧検査、細隙灯顕微鏡検査、隅角検査、眼底検査(図5)、網膜光干渉断層計検査(図6)、視野検査(図7)などを行います。隅角検査は、隅角鏡という小さなレンズを目に当てて、隅角が開放隅角か閉塞隅角か、隅角に異常な物質の蓄積がないかなどを調べます。光干渉断層計検査では、網膜の形や厚みを調べることができます。一般的に、緑内障になると網膜が薄くなります。視野検査は緑内障診療の基本の検査で、緑内障が進行したかどうかは視野検査の結果で判定します。
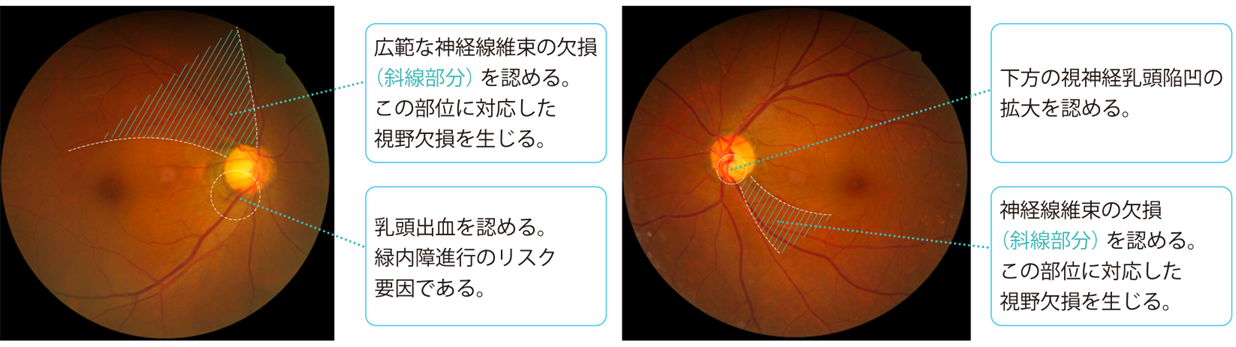
図5.緑内障患者の眼底写真

図6.網膜光干渉断層計検査
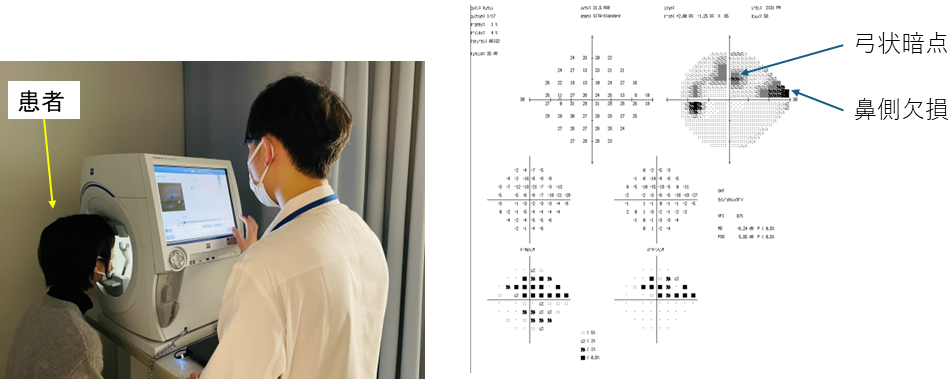
図7.視野検査(左)とその結果(右)
検査結果は左眼の視野を示している。緑内障に特徴的な鼻側欠損と弓状暗点がみられる。
緑内障の治療
緑内障治療の目的は、患者の視覚の質と、それに伴う生活の質を維持することです。一度緑内障になりますと、多くの場合は生涯にわたる治療が必要になり、経済的負担や社会的負担も少なくありません。緑内障の治療法には、薬物治療、レーザー治療、手術治療の3種類があります。いずれも眼圧を下げるための治療です。現状において明確に緑内障に効果があると証明されているのは眼圧を下げることのみです。眼圧の数値が正常範囲である正常眼圧緑内障の場合には、正常範囲内であっても、元の眼圧よりもさらに眼圧を下げることにより、病気の進行速度が遅くなったり、ほとんど停止することが証明されています。
(1)薬物療法
薬物治療は、主に眼圧を下げる点眼薬を使用します。プロスタノイドFP受容体作動薬、プロスタノイドEP2受容体作動薬、プロスタノイドFP受容体+EP3受容体作動薬、交感神経β受容体遮断薬、炭酸脱水酵素阻害薬、交感神経α2受容体作動薬、ROCK阻害薬などさまざまな薬剤による点眼薬と、それぞれの組み合わされた配合点眼薬が発売されています。効果や副作用がそれぞれ異なりますし、同じ作用の薬の併用は避けなければならないので、主治医の説明をよく聞くとよいでしょう。緑内障の点眼薬の中には全身に対する副作用がある薬剤もあります。また、緑内障の点眼薬は眼瞼炎やアレルギー性結膜炎、一時的な視力低下を起こす可能性もあります。点眼薬以外にも、眼圧を下げる内服薬や点滴もありますが、副作用があるため、長期間使用する場合はきわめて慎重になるべきです。
(2)レーザー治療
レーザー治療は、開放隅角緑内障の線維柱帯にレーザーを照射して眼圧を下げるレーザー線維柱帯形成術、閉塞隅角緑内障に対して行うレーザー虹彩切開術、毛様体にレーザーを照射して眼圧を下げる毛様体光凝固術などさまざまな治療があります。薬物に頼らない治療として価値がありますが、合併症もあるため、主治医とよく相談しながら治療を受けましょう。レーザーであれば安全というわけではありません。
(3)手術療法
手術は薬物療法やレーザー治療が功を奏さなかったり、薬物の継続が難しい場合に行われる治療です。大まかには、房水を眼外に染み出すように細工をする手術(濾過手術)と、線維柱帯を切開して房水の排出をスムーズにする手術(流出路再建術)の2つがあります。房水の排出をスムーズにする手術(流出路再建術)には、糸やフックなどを用いるものや、小さな金属製の筒状の医療器具(iStent inject® W、Hydrus®Microstent)を留置するものがあります。
濾過手術には、線維柱帯切除術(図8)と、エクスプレス緑内障フィルトレーションデバイスや、プリザーフロマイクロシャント、アーメド緑内障バルブ、バルベルト緑内障インプラント、ポール緑内障インプラント、アーメドクリアパスなどの器具を用いた手術があります。濾過手術は強膜(眼球の外壁である白眼の部分)に穴をあけて、強膜と結膜(白眼を覆う表面の透明な膜)の間に房水を流し込む手術です。これらの手術は、時間が経つと自然な創傷治癒で穴がふさがったりして、手術の効果が弱まってしまう場合があります。そのほかにも術後に眼圧が下がりすぎたり、乱視が生じたり、つくった穴から細菌が入って感染したり、大量の出血が生じるなどの合併症があり、一定の確率で著しく視力が低下することがあります。
流出路再建術(図9)は、線維柱帯を切除または切開して、房水が眼内の静脈に直接流れ込むようにする手術です。比較的安全性が高いですが、ご自身の静脈がうまく働いていない場合は眼圧が下がらなかったり、逆に眼圧が上がってしまう場合があります。また、手術後一定期間、眼内に出血が残り、見え方などに影響することがあります。
緑内障の手術は、眼圧を下げて緑内障の進行を抑制する有効な手段ですが、手術前よりも見え方が悪くなるリスクもあります。主治医から手術の必要性についてよく説明を受け、相談して手術を受けるかどうかを決めてください。
一方、緑内障の中でも閉塞隅角緑内障に対しては水晶体の摘出、つまり白内障手術によって隅角が広くなり、眼圧上昇を抑制できる可能性があることがわかっており、治療方法として確立しています。
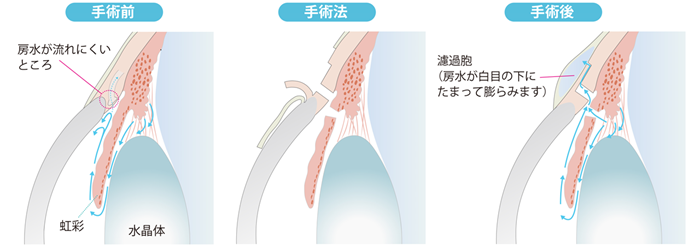
図8.線維柱帯切除術
眼球に穴をあけて、房水を眼球の外に導く手術である。眼球の外といっても、涙になって出ていくわけではない。房水は強膜(眼球の外壁である白眼の部分)と結膜(白眼を覆う表面の透明な膜)の間にとどまり(この膨らみを濾過胞という)、血管などに吸収される。手術法は、まず、結膜と強膜に切れ目を入れてはがす。そこから眼内の線維柱帯の一部と虹彩の一部を切除して、房水が眼外へ流れ出すようにする。最後に結膜と強膜を縫合する。緑内障手術で最も容認されている標準的な治療であるが、乱視、脈絡膜出血、低眼圧黄斑症、感染など、視力低下につながるさまざまな合併症を起こすこともある。
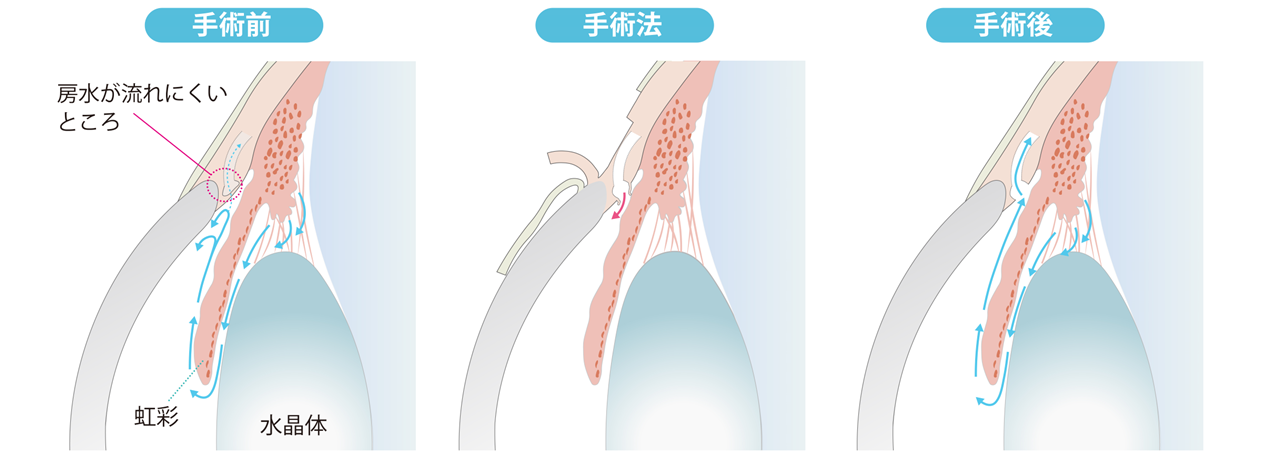
図9.流出路再建術
線維柱帯切開術の眼外法。結膜を切開して、強膜をめくり、シュレム管に金属の金具を挿入して、目の外側から内側に向かって線維柱帯を切開する。最後に結膜と強膜を縫合する。
手術後、線維帯柱の目詰まりがとれることで、房水がシュレム管から流出するようになる。
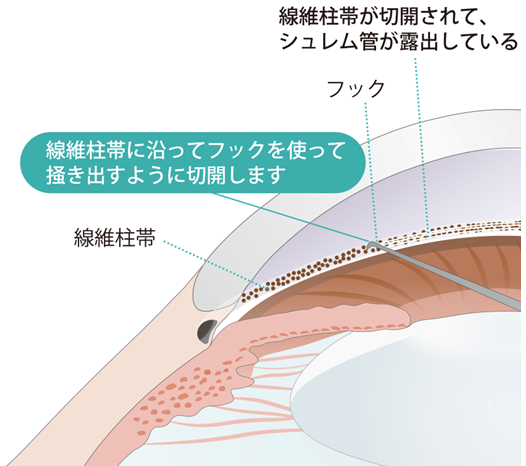
図10.線維柱帯切開術の眼内法
角膜を小さく切開し、そこからフックを眼内に挿入し、線維柱帯をフックを使って掻き出すように切開する。手術後、房水は切開された線維柱帯部分からシュレム管へ流れ、静脈へ吸収される。いずれも、線維柱帯の房水流出抵抗が大きいことが原因で生じた眼圧上昇の場合は、良好な眼圧下降が得られる。
緑内障のリスク要因
リスク要因とは、それらの因子を持っていると緑内障になりやすかったり、進行しやすくなる因子ということです。緑内障診療ガイドラインによると、緑内障のリスク要因は眼圧が高いこと、高齢、家族に緑内障罹患者がいること、角膜が薄いこと、血圧が低いこと、糖尿病、そしてきちんと治療を継続していないことなどとなっています。
緑内障患者が生活習慣で気をつけること
現在のところ緑内障は生活習慣病ではないとされています。日常生活で、明らかに緑内障に良くないという生活習慣はありません。緑内障と診断されても通常どおりの生活を送りましょう。
監修:日本緑内障学会 (参考:
https://www.ryokunaisho.jp)