病態
網膜色素変性は、眼の中で光を感じる組織である網膜に異常がみられる遺伝性の病気で、日本では人口10万人に対し18.7人の患者がいると推定されています。夜盲(やもう)、視野狭窄、視力低下が特徴的な症状です。
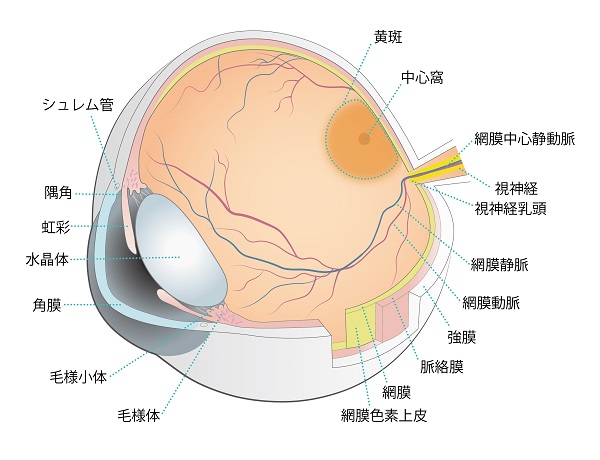
眼球の全体像(オレンジ色をした部分が網膜)
症状
特徴的な症状は、夜盲(暗いところでものが見えにくい)、視野狭窄(視野が狭い)、視力低下の3つです。
網膜の中で光を感じる細胞には、錐体(すいたい)細胞と杆体(かんたい)細胞の2種類があり、錐体細胞は網膜の中心部の黄斑(おうはん)に集中して存在し、視力や色覚を担います。杆体細胞はそれより周辺に多数分布して、周辺の視野や暗い中で光を感じる働きを担います。
網膜色素変性では普通、杆体細胞から障害されるために、夜盲が最初に現れることが多く、進行すると周辺の視野が狭くなって、物にぶつかりやすくなったり、ものが見えたり消えたりするという症状が現れます。さらに病気が進行すると錐体細胞も障害され、視力低下を自覚するようになります。
基本的には進行性の病気ですが、その進行はとても緩やかで、数年あるいは数十年をかけて進行します。また病状の進行速度には個人差がみられ、症状の起こる順序にも個人差があり、最初に視力が低下してから夜盲を自覚する人もいます。
検査
1.眼底検査
目薬で瞳を開いて(散瞳)、眼底の状態を調べます。あわせて眼底写真を撮ることもあります。病気の初期には、網膜の色調が乱れることによる「ごま塩状」の眼底変化、網膜血管が細くなる所見がみられます。中期になると、これらの変化が進行するとともに、骨小体様色素沈着(こつしょうたいようしきそちんちゃく)という特徴的な色素沈着が眼底の周辺部に現れます。後期になると、網膜の変性は眼底の中心に広がり、黄斑部だけに正常な眼底の色調が残ります。さらに進行すると黄斑部にも変性が及びます。また後期には視神経乳頭も萎縮して、白くなります。まれに、眼底に色素沈着がみられない場合もあります。

網膜色素変性後期の眼底写真(千葉大学医学部眼科 山本修一教授提供)
見える範囲を調べるもので、病気の進行状況を調べる重要な検査です。特殊な器械の前に座って、小さな光が見えたらボタンを押します。初期にはリング状に視野が欠ける輪状暗点や部分的な視野欠損が生じます。進行すると中心に向かって視野が狭くなり(求心性視野狭窄)、周辺部の島状に残った視野も消失して中心の視野だけが残ります。
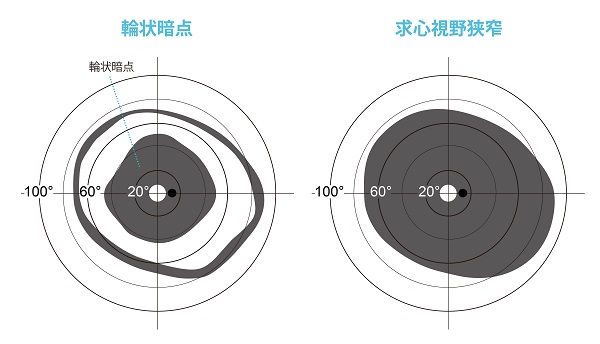
網膜色素変性の視野異常。輪状暗点(左)と求心性視野狭窄(右)
腕の静脈から造影剤を流しながら眼底写真を撮ります。網膜の萎縮が強い部分は強い蛍光がみられます。造影剤にアレルギー反応を示すことがあります。
4.網膜電図(electroretinogram : ERG)
網膜に光が当たると電気的な信号が生じて、視神経を通して脳に伝わります。この電気信号を角膜上に載せた電極で調べる検査です。網膜色素変性の初期では反応が小さくなり、中期以降は反応がみられなくなります。
5.眼底自発蛍光
眼底の網膜色素上皮のリポフスチンの自発蛍光を捉えることで、網膜色素変性の病状を把握することができます。造影剤を使用する蛍光眼底造影検査とは異なり非侵襲的な検査です。

網膜色素変性の眼底自発蛍光写真
他の目の合併症
網膜色素変性では早期から白内障を合併します。白内障によってさらに視力が下がっていると考えられる場合には、白内障手術を行います。
治療
多くの網膜色素変性に対しては、現在のところ根本的な治療法が確立されていません。しかし、数多くある網膜色素変性の原因遺伝子の中で、ある一つ(RPE65遺伝子)の異常が原因である場合には、日本国内でも承認された治療法が登場しています。これはまだごく一部の患者さんに限られますが、他の原因遺伝子に対しても、国内外でいくつもの臨床試験(治験)が進められています。なお、従来より症状の進行を遅らせることを期待して、暗順応改善薬(ヘレニエン)、ビタミンA、循環改善薬などの内服が行われてきましたが、これらの効果は証明されていません。
他、様々な治療法の開発は急速に進んでおり、再生医療(iPS細胞から網膜の細胞を作成し、それを移植することで失われた網膜の機能を補う治療法)、網膜神経保護、光遺伝学(オプトジェネティクス)という技術を用いた治療法、人工網膜などが、それぞれ実用化にむけ研究が進んでいる段階です。
このように治療の選択肢は着実に増えつつありますが、多くの患者さん(すべての原因遺伝子)に対して安全で有効な治療法が確立されるまでには、まだ研究の積み重ねが必要な状況です。
ロービジョンケアでは、残っている網膜の機能を最大限に活用して、少しでも社会生活を送りやすく工夫します。まぶしさを和らげて見やすくする遮光眼鏡、活字を見やすくするルーペや拡大読書器などを患者さんの病状に合わせて選びます。白杖を持つことにより、自分が視覚障害者であることを周囲に知らせることができますが、白杖で安全に歩行するには訓練を受けることが必要です。
遺伝
遺伝形式は、常染色体顕性遺伝、常染色体潜性遺伝、X染色体潜性遺伝のすべての遺伝形式をとりますが、日本での頻度は、常染色体顕性17%、常染色体潜性25%、X染色体潜性2%と報告されており、家系内に他に患者がおらず遺伝形式が明らかではない孤発例が多く存在します。しかしこのような孤発例の中には、遺伝が隠れていることがあり、詳細な家系調査が欠かせません。
1.常染色体顕性遺伝
患者の両親のどちらかが患者で、子供それぞれに50%の確率で遺伝します。世代を縦に連続して患者が現れますが、発症せずに世代を飛び越えることもあります。
2.常染色体潜性遺伝
患者の両親のどちらもが病気の遺伝子を持つが発症しない保因者であり、患者の親が近親婚である場合に多くみられます。子供それぞれに25%の確率で遺伝します。世代を縦に患者が現れることはありません。
3.X染色体潜性遺伝
X染色体に病気の遺伝子があり、女性が保因者となって、家系内の男性に病気が現れます。保因者の女性から生まれた男児は50%の確率で発症、50%は正常です。一方、女児は50%が保因者、50%は正常です。男性の患者から男性に直接遺伝することはありません。
網膜色素変性の原因遺伝子は、これまでに100種類近くが報告されていますが、それでも日本において網膜色素変性の患者さんの約半数がいまだに原因となる遺伝子異常が不明です。今もなお新しい遺伝子異常が報告されています。それぞれの患者さんで原因遺伝子を解明しても、直ちに診断や治療に結びつくわけではありませんが、病気のしくみの解明や治療法の開発に役立ちます。
医療費助成制度について
網膜色素変性は、厚生労働省の事業の一つである医療費助成制度の適応疾患です。良い方の眼の矯正視力が0.6以下、あるいは矯正視力が0.7以上であっても視野狭窄がある場合、ご本人の申請があれば資格を持つ医師が難病患者診断書・網膜色素変性臨床調査個人表を記載します。それを管轄の保健所に提出し、基準を満たすと判断されれば医療費の助成を受けることができます。また、視力や視野の障害の程度によって身体障害者の認定や障害年金を受けることもできます。詳しくは担当医にご相談ください。